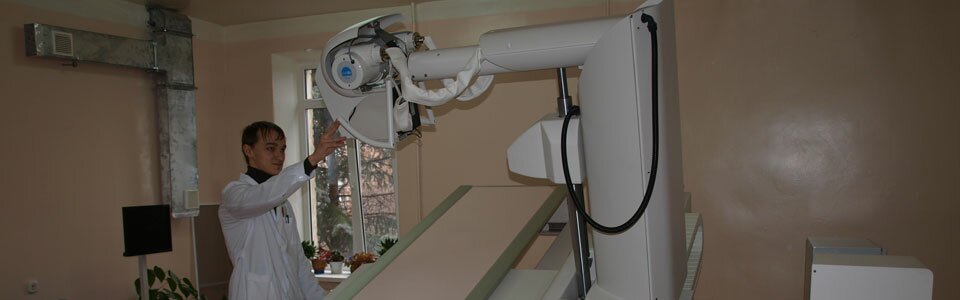
24 марта – Всемирный день борьбы против туберкулеза
Туберкулез и рак легкого
Сочетание туберкулеза и рака легкого встречается нередко, особенно у мужчин старше 40 лет. Существовавшее ранее представление об антагонизме этих заболеваний не подтвердилось, наоборот, установлено, что рак легкого у больных туберкулезом и лиц с остаточными изменениями после излеченного туберкулеза встречается чаще, чем среди всего населения. По данным А. Е. Рабухина (1976), среди больных туберкулезом частота выявления рака легкого была в 4—4,5 раза выше, чем в соответствующей возрастно-половой группе всего населения, при этом в более старшей возрастной группе это различие увеличивалось в 6,6 раза и более.
У больных туберкулезом может развиться как периферическая, так и центральная форма рака легкого; формы туберкулеза, при которых развивается рак легкого, разнообразны. По данным А. Е. Рабухина, рак легкого чаще всего обнаруживали у больных очаговым туберкулезом легких, фиброзно-кавернозным и цирротическим туберкулезом, т. е. при хронических формах, протекающих с развитием фиброзных изменений в легких. На основании результатов детального обследования большого числа больных туберкулезом и раком легкого А. Е. Рабухин выделил 4 типа проявлений сочетанного заболевания:
I тип — появление в зоне стационарных, или регрессирующих, туберкулезных изменений новой одиночной изолированной крупноочаговой или фокусной тени неправильно округлой формы;
II тип — возникновение в зоне активного туберкулезного процесса или вне его на неизмененном участке легкого тени округлой формы или участка апневматоза, которая, несмотря на противотуберкулезную химиотерапию, не уменьшается в размерах, хотя туберкулезные изменения при этом регрессируют;
III тип — присоединение к неактивным, метатуберкулезным изменениям или активному туберкулезу пневмонита, гипопневматоза или ателектаза сегмента, доли либо всего легкого; нарастающих перибронхиальных, интерстициальных уплотнений, исходящих из корня легкого; одностороннего увеличения и уплотнения корня легкого, главным образом за счет внутригрудных лимфатических узлов;
IV тип — появление выраженного асимметричного утолщения стенки туберкулезной каверны с полипообразными бугристыми разрастаниями в просвете или в перикавернозной зоне в отсутствие выраженного перифокального воспаления и диссеминации.
Диагностика рака легкого у больных туберкулезом и у лиц с остаточными изменениями после излеченного туберкулеза — трудная задача. Чрезвычайно ценным методом диагностики является рентгенологическое исследование с применением томографии, позволяющее обнаружить изменения, обусловленные раком легкого. Тем не менее решающее значение имеет цитологическое или гистологическое исследование биоптата легкого и лимфатических узлов. Естественно, инвазивные методы исследования (эндобронхиальное исследование, трансторакальная пункция) следует применять по четким показаниям, когда клинические симптомы и рентгенологическая картина позволяют заподозрить рак легкого. Необходимо подчеркнуть, что хорошо известные клинические симптомы рака легкого: уменьшение массы тела, боли в груди, кашель, кровохарканье, могут быть обусловлены туберкулезом, поэтому иногда даже их появление не настораживает больного и не служит для врача поводом для проведения целенаправленной диагностики рака легкого. Именно поэтому тщательный анализ рентгенологических изменений в динамике при появлении признаков, не укладывающихся в клиническую картину туберкулеза, требует уточнения этиологии этих изменений.
Наиболее эффективными методами диагностики рака легкого, особенно на ранних этапах его развития, являются цитологическое и гистологическое исследования патологического материала из пораженного отдела легкого, полученного разными путями. Наиболее часто выполняют внутрилегочную эндобронхиальную биопсию, которая наиболее результативна. Возможно применение и других эндобронхиальных методик — щеточной, катетеризационной, губчатой биопсии, которые менее травматичны, но в то же время менее результативны. Высокоэффективны трансбронхиальные игловые методы получения материала, особенно под визуальным рентгенологическим контролем. Также может быть проведено цитологическое исследование мокроты для выявления в ней атипических клеток, хотя этот метод нередко результативен на более поздних этапах развития болезни.
В том случае, если с помощью указанных методов не удается уточнить диагноз заболевания, могут быть применены хирургические методы получения материала — медиастиноскопия и медиастинотомия, прескаленная биопсия лимфатических узлов, открытая биопсия легкого путем торакотомии.
В отсутствие возможности применить инвазивные методы исследования из-за тяжелого состояния больного, его преклонного возраста или сопутствующих заболеваний можно провести радиоизотопное исследование с 67Са, который способен накапливаться в участках легкого с бластоматозными изменениями. Наличие активного туберкулеза или остаточных изменений после излеченного туберкулеза в виде очагов, туберкулемы, фиброзных изменений, как правило, не является препятствием для применения хирургического лечения рака легкого, если заболевание выявлено на ранних этапах или по крайней мере опухоль операбельна. Сложнее провести таким больным лучевую терапию и химиотерапию цитостатическими средствами. При активном туберкулезе обычно не удается применить эти виды лечения. В связи с этим при осуществлении диспансерного наблюдения за больными туберкулезом органов дыхания и лицами с остаточными изменениями после излеченного туберкулеза должна быть определенная онкологическая настороженность, особенно применительно к лицам, у которых повышен риск развития рака легкого: курящим сиграреты по 30—40 штук в день, мужчинам старше 40 лет, лицам, у которых выявлен метатуберкулезный синдром, на фоне которого часто развиваются воспалительные заболевания легких, а также группам населения, в течение длительного времени подвергавшимся воздействию профессиональных или природных канцерогенных факторов.
В обследовании групп риска, как уже отмечалось ранее, большое значение имеют рентгенологические методы исследования, в частности флюорография, особенно в случае отсутствия выраженных клинических проявлений. Проведение профилактических флюорографических исследований с последующей сравнительной оценкой флюорограмм позволяет применить другие необходимые исследования при появлении тенеобразований, не определявшихся при предыдущих исследованиях.
У лиц, у которых часто возникают обострения хронических легочных заболеваний, также необходимо ежегодно проводить рентгенологическое исследование, так как оно дает врачу очень ценную информацию. Следует избегать доминирующего влияния ранее установленного диагноза, в том числе среди лиц, находящихся под диспансерным наблюдением по поводу активного туберкулеза легких, остаточных изменений после излеченного туберкулеза или других болезней.